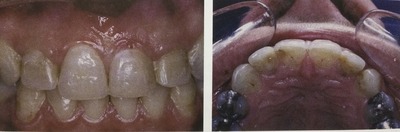
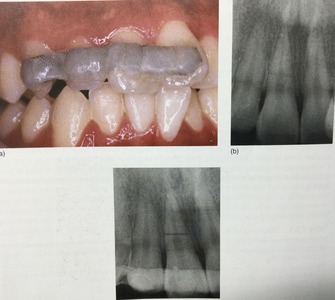
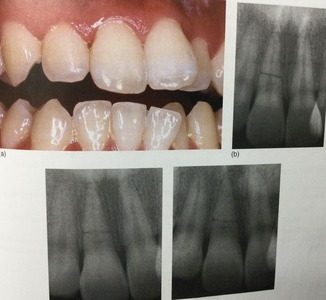
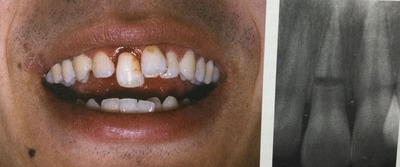
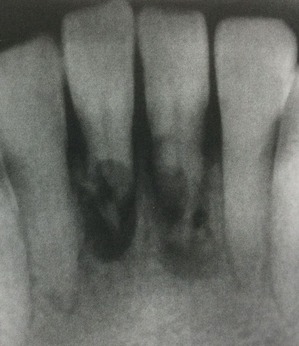
レントゲンでは、歯の根元に5〜6ミリの黒いカゲがあった。
少し斜めにもう一枚撮ってみた。
カメラを左側から斜めに撮ったら、カゲは反対の右方向へとズレた。
ってことは、カゲは歯の前の方あるって意味。
どっちでも神経はカゲに関係なくスジが見えた。
って事は、カゲの部分は神経とは別ってこと。
神経が黒くふくらんでいるんじゃなくて、別っこにある。
根っこの先には、黒いカゲはない。
歯頸部、歯の根元の、外部、そとがわから、吸収、溶けた
歯頸部外部吸収のレントゲンの特徴
●レントゲンで偶然に見つかる事が多くて、何も症状はない。
●根元か歯の間の所にできて、フチが凸凹だったり、まん丸だったり色々。
●最初はレントゲンで黒く見える。
●進んでくると中に骨ができたりして、虫食い様に見えたりする。
●神経の管、根管はしっかりと見えて、カゲとは別個になっている。
よく分かるように、CTを撮った。
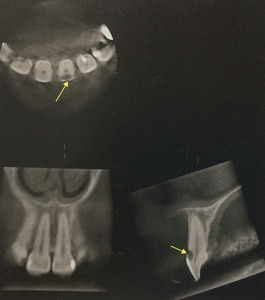
左上が上から咬む面で切り取った絵、
左下が正面で鼻の穴が見えてますよね、
右下は横顔で、同じく上が鼻の穴です。
矢印が黒いカゲです。